O Brasil registrou 88 novos casos confirmados de Mpox em 2026, conforme dados recentes do Ministério da Saúde. Este cenário, embora apresente uma redução significativa em comparação ao ano anterior, reforça a necessidade contínua de vigilância e conhecimento sobre a doença. Com a maioria dos registros concentrada no estado de São Paulo e sem óbitos até o momento, a compreensão sobre a transmissão, sintomas e medidas preventivas torna-se essencial para a saúde pública.
A Situação da Mpox no Brasil: Um Panorama Detalhado de 2026
Os 88 casos de Mpox confirmados em território nacional neste ano demonstram uma distribuição geográfica variada, com a maior incidência em São Paulo, que contabiliza 62 ocorrências. Outros estados também registraram casos, incluindo Rio de Janeiro (15), Rondônia (4), Minas Gerais (3), Rio Grande do Sul (2), Paraná (1) e Distrito Federal (1). É notável que a maioria dos quadros clínicos observados permanece leve a moderado, e, felizmente, não houve registros de óbitos até a presente data. Este panorama contrasta com os 1.079 casos e 2 mortes reportados em 2025, indicando uma tendência de declínio na severidade e incidência geral, mas sem eliminar a importância da atenção à doença.
Entendendo a Mpox: Causas, Sintomas e Contágio
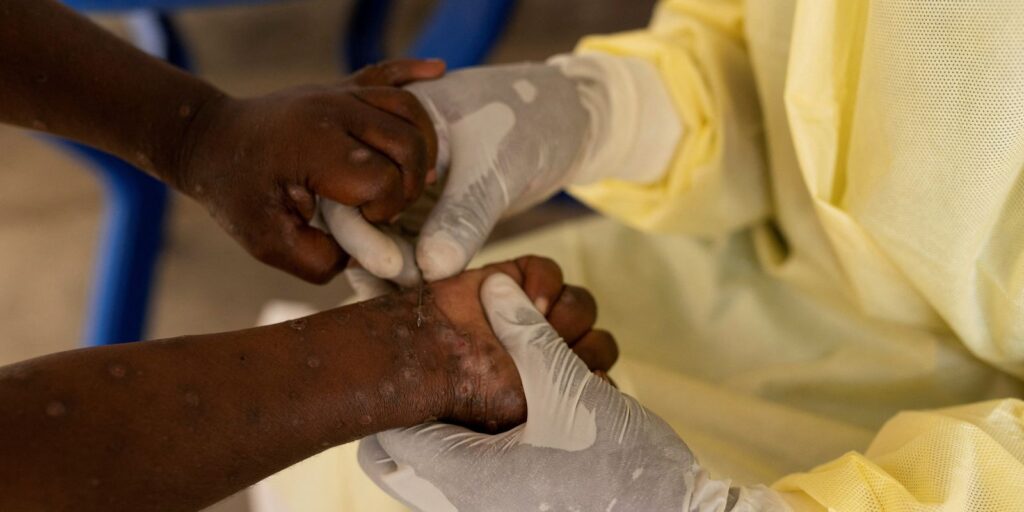
Causada pelo vírus Monkeypox, a Mpox é uma doença que se manifesta principalmente através de uma erupção cutânea característica, que pode persistir por duas a quatro semanas. Essa erupção, semelhante a bolhas ou feridas, frequentemente afeta áreas como rosto, palmas das mãos, solas dos pés, virilha, regiões genitais e anais. Os sintomas que podem acompanhar o surgimento das lesões incluem febre, dor de cabeça intensa, dores musculares e nas costas, apatia e inchaço dos gânglios linfáticos. O período de incubação do vírus, ou seja, o tempo entre o contato inicial e o aparecimento dos primeiros sinais, geralmente varia de 3 a 16 dias, podendo, em algumas situações, estender-se até 21 dias.
Mecanismos de Transmissão
A transmissão do vírus Monkeypox ocorre predominantemente por contato pessoal próximo com indivíduos infectados. Isso engloba o contato direto com lesões na pele, fluidos corporais, sangue ou mucosas. As vias de contágio incluem interações íntimas como sexo vaginal ou anal, contato boca com boca, e até mesmo beijos na pele ou sexo oral. Além disso, a doença pode ser transmitida por meio de gotículas respiratórias de curto alcance e aerossóis gerados ao falar ou respirar perto de alguém infectado. O compartilhamento de objetos recentemente contaminados com fluidos ou materiais de lesões também representa um risco significativo.
Diagnóstico e Recomendações de Isolamento
Ao identificar sintomas compatíveis com a Mpox, é crucial buscar uma unidade de saúde para a realização de um exame laboratorial, a única forma de confirmar o diagnóstico. O processo diagnóstico deve considerar a exclusão de outras condições com manifestações cutâneas similares, como varicela, herpes zoster, sífilis, infecções bacterianas ou reações alérgicas. Uma vez confirmada ou havendo forte suspeita da doença, o Ministério da Saúde enfatiza a importância do isolamento imediato do paciente. Durante esse período, é fundamental não compartilhar itens de uso pessoal, como toalhas, roupas, lençóis, escovas de dente, e talheres, até o completo término do período de transmissão.
Prevenção e Medidas de Higiene Fundamentais
A prevenção da Mpox baseia-se em evitar o contato direto com pessoas que apresentem suspeita ou confirmação da doença. Caso o contato seja inevitável, por exemplo, em ambientes de cuidado, recomenda-se fortemente o uso de equipamentos de proteção individual, como luvas, máscaras, avental e óculos de proteção. A higiene das mãos é uma barreira crucial contra a disseminação do vírus; portanto, a lavagem frequente com água e sabão ou o uso de álcool em gel são medidas indispensáveis, especialmente após qualquer contato com o paciente infectado ou seus pertences.
Limpeza e Desinfecção do Ambiente Domiciliar
Para conter a propagação intradomiciliar, o Ministério da Saúde orienta que roupas de cama, vestimentas, toalhas e outros itens pessoais do paciente sejam lavados com água morna e detergente. Todas as superfícies que possam ter sido contaminadas por lesões de pele ou secreções respiratórias devem ser cuidadosamente limpas e desinfetadas. O descarte adequado de resíduos contaminados, como curativos, é igualmente vital para minimizar os riscos de contágio ambiental.
Tratamento e Riscos de Complicações
O tratamento para a Mpox é majoritariamente de suporte, focado no alívio dos sintomas, na prevenção e no manejo de possíveis complicações, visando evitar sequelas. Atualmente, não existe um medicamento antiviral especificamente aprovado para a Mpox, o que ressalta a importância das medidas preventivas e do diagnóstico precoce. A maioria dos indivíduos infectados experimenta sintomas leves a moderados, com recuperação espontânea em algumas semanas.
Grupos de Risco e Consequências da Doença Grave
Embora a Mpox seja geralmente benigna, em certas populações, a infecção pode evoluir para quadros mais graves e, em casos raros, levar ao óbito. Recém-nascidos, crianças pequenas e pessoas com comprometimento do sistema imunológico pré-existente são considerados mais vulneráveis a desenvolverem sintomas severos. Complicações graves podem incluir lesões cutâneas mais extensas e disseminadas – especialmente na boca, olhos e órgãos genitais – infecções bacterianas secundárias da pele, infecções sanguíneas, pneumonia, encefalite, miocardite e problemas oculares. Pacientes com manifestações graves podem necessitar de internação hospitalar, cuidados intensivos e, em alguns cenários, o uso de medicamentos antivirais para mitigar a severidade das lesões e acelerar a recuperação.
Apesar da recente queda nos números de casos de Mpox no Brasil, a conscientização e a adesão às diretrizes de saúde continuam sendo pilares para o controle da doença. O conhecimento sobre suas formas de transmissão, a prontidão na busca por diagnóstico e a implementação rigorosa das medidas de prevenção e higiene são cruciais para proteger a comunidade, especialmente os grupos mais vulneráveis. A vigilância epidemiológica e a informação acessível permanecem como ferramentas essenciais na gestão dessa e de outras ameaças à saúde pública.